こんにちは、たくゆきじ(@takuyukiji)です。
今回は
を解説します。
心房細動は遭遇する頻度の高い不整脈の一つであり、自分の担当患者で心房細動の方は循環器内科に紹介することもあるかと思います。
私はコンサルトを受ける側ですが、心房細動の患者さんのコンサルトが来たときに

というチェックポイントがいくつかあり、今回の記事ではそれを紹介します。
心房細動の患者さんが私のところに紹介されたときにあると助かる情報は以下の2つです。
①抗凝固療法に関わる既往歴
②心房細動の発症時期
これらについて解説します。
循環器内科以外の医療関係者に向けて書いてみましたので、カルテ記載やコンサルトの助けになりましたら幸いです。



重要な2つの情報

先ほどもまとめたように心房細動のコンサルトが来た時にあると助かる情報は2つです。
①抗凝固療法に関わる既往歴
②心房細動の発症時期
これらについて解説していきます。
①抗凝固療法に関わる既往歴
既往歴の確認は必要です。
なぜかというと脳梗塞予防のための抗凝固療法の適応、および薬の選択のための重要な情報となるからです。
まず抗凝固療法の適応の判断にはCHADS2 scoreが用いられます。
C:Congestive heart failure 心不全
H:Hypertension 高血圧
A:Age 年齢
D:Diabetes Mellitus 糖尿病
S:Stroke/TIA 脳梗塞/TIA
これらの既往の有無により抗凝固療法を行うかどうか判断するため、これらの既往の情報はぜひ紹介状に記載していただきたいです。
また既往歴は薬の選択に関しても影響を与えます。
心房細動に対する抗凝固療法として使用する薬剤は大きく
ワーファリン
DOAC(ダビガトラン、リバロキサバン、アピキサバン、エドキサバン)
に分類されます。
腎機能が許せばDOACを使用することがほとんどですが、DOACを使用できない患者さんもいらっしゃいます。
具体的には
●リウマチ性僧帽弁疾患(おもに僧帽弁狭窄症)
●人工弁(機械弁,生体弁)置換術後
の患者さんには抗凝固療法としてDOACを使用できません。
このように既往歴は治療適応や薬剤の選択に大きな影響を与えますので、可能であれば紹介状に記載していただけますと大変助かります。
②心房細動の発症時期を確認する
まず心房細動の分類について解説します。
日本循環器学会のガイドラインによると心房細動は以下のように分類されます。
●発作性心房細動
発生後7日以内に洞調律に復すもの。多くは48時間以内に自然停止するが,7日まで継続することもある.発生後7日以内に除細動された場合も発作性心房細動に分類する。
●持続性心房細動
発生後7日を超えて心房細動が持続するもの。7日以後に薬物または直流除細動によって除細動された場合も含む.
●長期持続性心房細動
1年を超えて持続する心房細動
不整脈非薬物治療ガイドライン(2018年改訂版)を改変して引用
※初発心房細動、永続性心房細動に関する記載はこの記事の内容と関係無いため省略しました。詳しくは日本循環器学会のガイドラインをご参照下さい。
このように心房細動は発症後の持続時間によって分類されます。
ただ持続時間はこのように心房細動の分類に影響を与えるだけではなく、実は治療方針にも影響を与えます。
どのような影響を与えるのか、発作性心房細動、持続性心房細動に分けて解説します。
発作性心房細動の場合
発作性心房細動において心房細動の発症時間が治療に影響を与えるのは除細動のときです。
発作性心房細動は洞調律化のために除細動を行うことがありますが発症後48時間以上持続している場合、もしくは持続時間不明の場合は除細動前後に抗凝固療法を行うことが推奨されています。

そのため抗凝固療法の必要性の判断のために、紹介する際は発症日(可能であれば発症時間まで)を記載していただけますと助かります。
もちろん発症日が不明の場合は不明のままでも構いません。
なお発症後48時間未満の心房細動の場合は
48時間未満の心房細動でも左房内血栓や塞栓症が生じうることが報告されているが、抗血栓療法の必要性については明らかではない
心房細動治療(薬物)ガイドライン(2013年改訂版)より引用
とされています。
持続性心房細動の場合
持続性心房細動において心房細動の発症時間が治療に影響を与えるのはカテーテルアブレーションの適応の決定のときです。
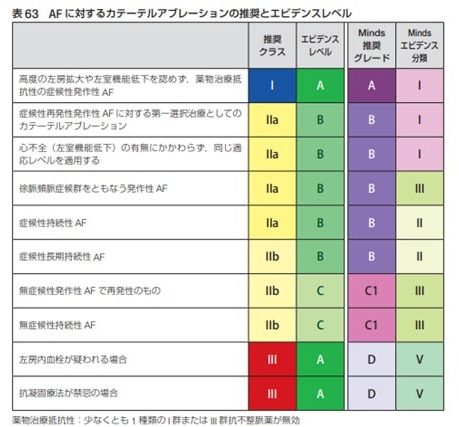
日本循環器学会の不整脈非薬物治療ガイドライン(2018年改訂版)を確認してみます。
この表のように症候性持続性AFと症候性長期持続性AFとではカテーテルアブレーションの推奨クラスがⅡa、Ⅱbと異なっています。
そのため可能であれば最後に洞調律を確認できた心電図も一緒に添付していただけますと助かります。
私が現在いる施設ではカテーテルアブレーションを行っていないためアブレーションの適応のある方がいたらできる施設に紹介するわけですが、私も紹介するときは心房細動の持続時間がわかるように最後に洞調律が確認できた心電図をできる限り添付しています。
循環器内科医に紹介するときのチェックリスト

心房細動の患者さんが紹介されたときに意識している内容です。
コンサルトが来た時点で上記の情報があるとスムーズに診療にうつることが出来るのでぜひ紹介するときの参考にしてみて下さい。
以下にコンサルトの際に揃えてほしい情報を改めてまとめます。
①既往歴の確認
(慢性心不全、高血圧、糖尿病、脳梗塞(TIA)、リウマチ性僧帽弁疾患、人工弁(機械弁,生体弁)置換術後)
②心房細動の持続時間
(発作性心房細動、持続性心房細動問わず)
※可能であれば洞調律のときの心電図も添付していただけますと助かります。

このようなテンプレートはこちらの記事でまとめて紹介しています。


まとめ
心房細動の患者さんをご紹介いただく場合に循環器内科目線であると助かる情報を解説してみました。
日常診療のお役に立てれば幸いです。
※循環器内科の先生でご意見がある場合にはぜひTwitterなどでご指導頂けましたら幸いです。間違いがある場合や追記したほうが良い場合には早急に記事を訂正いたします。
<<参考文献>>
心房細動治療(薬物)ガイドライン(2013年改訂版)
不整脈非薬物治療ガイドライン(2018年改訂版)